Contexto Clínico
. La mayoría de los antidepresivos se dirigen a las vías de las monoaminas, pero la evidencia acumulada sugiere una interacción más compleja de múltiples vías que involucran una amplia gama de alteraciones metabólicas que abarcan el metabolismo de la energía y los lípidos.
Investigaciones anteriores mostraron una asociación de metabolitos plasmáticos con 32 grupos microbianos intestinales. Los niveles más altos de estos grupos se correlacionaron con un perfil lipídico favorable y los niveles más bajos con puntuaciones más altas de síntomas depresivos.
Sinopsis y perspectiva del estudio
El trastorno depresivo mayor (MDD, por sus siglas en inglés) está relacionado con alteraciones en el metabolismo de la energía y los lípidos, posiblemente causadas por la interacción del microbioma intestinal y el metaboloma de la sangre, sugiere una nueva investigación.
Los investigadores encontraron que MDD tenía «firmas» metabólicas específicas que constaban de 124 metabolitos que abarcaban vías de energía y lípidos, y algunos involucraban el ciclo del ácido tricarboxílico en particular. Estos cambios en los metabolitos fueron consistentes con las diferencias en la composición de varias microbiotas intestinales.
Los investigadores encontraron que los ácidos grasos y las lipoproteínas intermedias y muy grandes cambiaron en asociación con el proceso de la enfermedad depresiva. Sin embargo, las lipoproteínas de alta densidad y los metabolitos del ciclo del ácido tricarboxílico no lo hicieron.
“Mientras esperamos establecer las influencias causales a través de los ensayos clínicos, los médicos deben aconsejar a los pacientes que sufren trastornos del estado de ánimo que modifiquen su dieta aumentando la ingesta de frutas frescas, verduras y cereales integrales, ya que proporcionan el combustible y la fibra necesarios para la microbiota intestinal. para su enriquecimiento, y se producen más ácidos grasos de cadena corta para el funcionamiento óptimo del cuerpo”, dijo a Medscape Noticias Médicas el investigador del estudio Najaf Amin, PhD, DSc, investigador principal, Departamento de Salud de la Población de Nuffield, Universidad de Oxford, Reino Unido . .
“Al mismo tiempo, se debe aconsejar a los pacientes que minimicen la ingesta de azúcares y alimentos procesados, que se sabe que tienen un impacto inverso en el microbioma intestinal y están asociados con una mayor inflamación”, dijo.
El estudio fue publicado en línea el 19 de abril en JAMA Psychiatry.
MDD mal entendido
Aunque la mayoría de los antidepresivos se dirigen a la vía de las monoaminas, «cada vez hay más pruebas de una interacción más compleja de múltiples vías que involucran una amplia gama de alteraciones metabólicas que abarcan el metabolismo de la energía y los lípidos», escriben los autores.
Investigaciones anteriores que utilizaron la plataforma de metabolómica de resonancia magnética nuclear (RMN) de protones Nightingale mostraron un «cambio» hacia niveles reducidos de lipoproteínas de alta densidad (HDL) y niveles aumentados de lipoproteínas de muy baja densidad (VLDL) y triglicéridos entre pacientes con depresión.
El microbioma intestinal, que es modulado principalmente por la dieta, “ha demostrado ser un determinante importante de los lípidos circulantes, específicamente los triglicéridos y las HDL, y regula la función mitocondrial”, señalan los investigadores. Se sabe que los pacientes con MDD tienen alteraciones en el microbioma intestinal.
El microbioma intestinal puede explicar «parte del cambio en los niveles de VLDL y HDL observados en pacientes con depresión, y si las firmas metabólicas de la enfermedad basadas en los metabolitos de Nightingale pueden usarse como una herramienta para inferir la asociación entre el microbioma intestinal y la depresión».
El Dr. Amin calificó la depresión como «una de las enfermedades menos comprendidas, ya que los mecanismos subyacentes siguen siendo esquivos».
Los estudios genéticos a gran escala “han demostrado que la contribución de la genética a la depresión es modesta”, continuó. Por el contrario, los estudios iniciales en animales sugieren que el microbioma intestinal «puede tener una influencia causal en la depresión».
Varios estudios han evaluado la influencia del microbioma intestinal en la depresión, «pero, debido al pequeño tamaño de las muestras y al control inadecuado de los factores de confusión, la mayoría de sus hallazgos no fueron reproducibles», agregó.
Aprovechando el poder del Biobanco del Reino Unido, los investigadores estudiaron a 58 257 personas que tenían entre 37 y 73 años de edad en el momento del reclutamiento. Los investigadores utilizaron datos sobre metabolitos plasmáticos basados en espectroscopia de RMN en la depresión. Las personas que no reportaron depresión al inicio sirvieron como controles.
Se utilizó un análisis de regresión logística para probar la asociación de los niveles de metabolitos con la depresión en cuatro modelos, cada uno con un número creciente de covariables.
Para identificar patrones de correlación en las «firmas metabólicas de MDD y el bioma intestinal humano», los investigadores hicieron una regresión de las firmas metabólicas de MDD en las firmas metabólicas de la microbiota intestinal y luego hicieron una regresión de la firma metabólica de la microbiota intestinal en las firmas metabólicas de MDD .
Se utilizó la aleatorización mendeliana bidireccional de 2 muestras para determinar la dirección de la asociación observada entre los metabolitos y el MDD.
Las personas con MDD de por vida y recurrentes se compararon con los controles (6811 frente a 51 446 y 4370 frente a 62 508, respectivamente).
Los participantes con TDM de por vida eran significativamente más jóvenes (edad mediana [IQR], 56 [49-62] años frente a 58 [51-64] años) y tenían más probabilidades de ser mujeres en comparación con los controles (65 % frente a 35 %).
“Hallazgos novedosos”
En el análisis completamente ajustado, se encontró que las firmas metabólicas de MDD consisten en 124 metabolitos que abarcan las vías del metabolismo de la energía y los lípidos.
Los investigadores señalan que estos “hallazgos novedosos” incluyeron 49 metabolitos que abarcan los involucrados en el ciclo del ácido tricarboxílico: citrato y piruvato.
Los hallazgos revelaron que los ácidos grasos intermedios y VLDL cambiaron en asociación con el proceso de la enfermedad. Por el contrario, HDL y los metabolitos en el ciclo del ácido tricarboxílico no lo hicieron.
“Observamos que los géneros Sellimonas , Eggerthella, Hungatella y Lachnoclostridium fueron más abundantes, mientras que los géneros Ruminococcaceae . . . Coprococcus , Lachnospiraceae. . .Eubacterium ventriosum , Subdoligranulum y la familia Ruminococcaceae se agotaron en los intestinos de las personas con más síntomas de depresión”, dijo el Dr. Amin. «De estos, el género Eggerthella mostró evidencia estadística de estar involucrado en la vía causal».
Estos microbios participan en la síntesis de importantes neurotransmisores, como el ácido gamma aminobutírico, el butirato, el glutamato y la serotonina, anotó.
El butirato producido por el intestino puede cruzar la barrera hematoencefálica, ingresar al cerebro y afectar la actividad de transcripción y traducción o ser utilizado por las células para generar energía, agregó. “Entonces, básicamente, el butirato puede influir en la depresión a través de varias vías; es decir, a través de la regulación inmunitaria, la transcripción/traducción genómica y/o afectando el metabolismo energético”.
Sin causalidad
Al comentar sobre el estudio para Medscape Noticias Médicas , Emeran Mayer, MD, distinguido profesor de investigación de medicina, G. Oppenheimer Center for Neurobiology of Stress and Resilience y UCLA Brain Gut Microbiome Center, lo llamó la «asociación más grande, más completa y mejor validada estudio hasta la fecha que proporciona más evidencia de una asociación entre taxones microbianos intestinales, previamente identificados en pacientes con MDD, metabolitos sanguíneos (generados por el huésped y por microbios) y datos de cuestionarios».
Sin embargo, «a pesar de sus puntos fuertes, el estudio no nos permite identificar un papel causal de las alteraciones del microbioma en los cambios microbianos y metabólicos observados (ácidos grasos, componentes del ciclo de Krebs)», advirtió el Dr. Mayer, que no participó en el estudio. el estudio.
Además, «no se puede inferir la causalidad de los cambios microbianos intestinales en el fenotipo conductual de la depresión», concluyó.
Los datos de metabolómica fueron proporcionados por el Consorcio de metabolómica de la enfermedad de Alzheimer. El estudio fue financiado total o parcialmente por subvenciones del Instituto Nacional sobre el Envejecimiento y la Fundación para los Institutos Nacionales de Salud. Fue apoyado además por una subvención de ZonMW Memorabel. Dr. Amin ha declarado no tener ningún conflicto de interés económico pertinente. Las declaraciones de los otros autores se enumeran en el artículo original. El Dr. Mayer es miembro del consejo asesor científico de Danone, Axial Therapeutics, Viome, Amare, Mahana Therapeutics, Pendulum, Bloom Biosciences, APC Microbiome Ireland.
JAMA Psiquiatría. Publicado en línea el 19 de abril de 2023. [1]
Puntos destacados del estudio
- Este estudio de cohortes utilizó datos de participantes del Biobanco del Reino Unido ( n = 500 000; edades de 37 a 73 años; reclutados entre 2006 y 2010) cuya sangre se perfiló para metabolómica.
- La aleatorización mendeliana usó estadísticas resumidas de un estudio de asociación de todo el genoma de depresión de 2019 en 59 851 personas con MDD y 113 154 controles.
- Las estadísticas de resumen de los metabolitos se obtuvieron de OpenGWAS en MRbase ( n = 118 000).
- Las firmas metabólicas del microbioma intestinal se obtuvieron de un estudio de cohorte holandés de 2019.
- La espectroscopia de RMN con la plataforma Nightingale perfiló 249 metabolitos.
- El estudio comparó a 6811 personas con MDD de por vida frente a 51 446 controles y 4370 personas con MDD recurrente frente a 62 508 controles.
- Las personas con TDM de por vida frente a los controles eran más jóvenes (mediana [RIC] de edad, 56 [49-62] frente a 58 [51-64] años) y con mayor frecuencia mujeres (65 % frente a 35 %).
- En el modelo completo ajustado por factores de estilo de vida, incluida la actividad física, el consumo de alcohol, el tabaquismo, la educación y el uso de medicamentos cardiovasculares, las firmas metabólicas de MDD consistieron en 124 metabolitos que abarcan las vías del metabolismo de la energía y los lípidos.
- Los nuevos hallazgos en MDD incluyeron 49 metabolitos, incluido el citrato (significativamente disminuido) y el piruvato (significativamente aumentado) involucrados en el ciclo del ácido tricarboxílico.
- Los pacientes con TDM de por vida frente a depresión recurrente tenían perfiles metabólicos similares.
- En la aleatorización mendeliana, los ácidos grasos, las lipoproteínas de densidad intermedia y las VLDL cambiaron en asociación con el TDM, pero no así los metabolitos del ciclo del ácido tricarboxílico y las HDL.
- Los cambios en estos metabolitos, particularmente en las lipoproteínas, fueron consistentes con la composición diferencial de la microbiota intestinal perteneciente al orden Clostridiales y phyla Proteobacteria / Pseudomonadota y Bacteroidetes / Bacteroidota .
- Entre las personas con MDD, las bacterias asociadas con un perfil lipídico saludable disminuyeron y las asociadas con un perfil lipídico no saludable aumentaron.
- En las personas con más síntomas depresivos, Sellimonas , Eggerthella , Hungatella y Lachnoclostridium fueron abundantes, mientras que Ruminococcaceae , Coprococcus , Lachnospiraceae , Eubacterium ventriosum , Subdoligranulum y Ruminococcaceae se agotaron.
- La evidencia estadística sugirió la participación de Eggerthella en la vía causal.
- Los investigadores concluyeron que los metabolitos del ciclo del ácido tricarboxílico y el metabolismo energético estaban alterados en personas con MDD.
- Si la deficiencia de citrato en plasma afecta la depresión, el subgrupo de personas con MDD y bajo nivel de citrato puede beneficiarse del tratamiento con suplementos de zinc y vitamina D, los cuales disminuyen los síntomas depresivos.
- La administración de vitamina D inhibe la oxidación del citrato mitocondrial y se ha relacionado con un aumento de las concentraciones de citrato en plasma y huesos.
- El citrato, disminuido en personas con depresión, puede ser el metabolito clave que conecta las vías del metabolismo de los lípidos y la energía a través de la acetil-CoA.
- La interacción del microbioma intestinal y el metaboloma sanguíneo puede desempeñar un papel en el metabolismo de los lípidos en personas con MDD, ya que los cambios en el metabolismo de los lípidos fueron consistentes con la disbiosis intestinal en MDD.
- Se necesita más investigación para examinar si los perfiles metabólicos de los pacientes mejoran después de la intervención dirigida a los microbiomas intestinales.
- Mientras esperan estos resultados, los médicos deben recomendar a los pacientes con trastornos del estado de ánimo que modulen el microbioma intestinal modificando la dieta.
- Los pacientes deben aumentar la ingesta de frutas frescas, verduras y cereales integrales que proporcionen el combustible y la fibra que necesita la microbiota intestinal para producir ácidos grasos de cadena corta para una función corporal óptima.
- Los pacientes deben minimizar la ingesta de azúcares y alimentos procesados, que afectan negativamente al microbioma intestinal y están relacionados con una mayor inflamación.
- Los microbios alterados en el intestino de las personas con MDDD están involucrados en la síntesis de importantes neurotransmisores, incluidos GABA, butirato, glutamato y serotonina.
- El butirato producido por el intestino puede cruzar la barrera hematoencefálica, ingresar al cerebro y modular la depresión a través de la actividad transcripcional y traduccional, la generación de energía celular y/o la regulación inmunitaria.
- Las limitaciones del estudio incluyen la incapacidad de determinar la causalidad de los cambios microbianos intestinales en los cambios metabólicos y el fenotipo conductual de la depresión, así como la falta de generalización a poblaciones no blancas.
Implicaciones clínicas
- Los metabolitos del ciclo del ácido tricarboxílico y el metabolismo energético se vieron alterados en personas con MDD, y los cambios en el metabolismo de los lípidos fueron consistentes con la disbiosis intestinal.
- Se necesita más investigación para examinar si los perfiles metabólicos en pacientes con MDD mejoran después de la intervención dirigida a sus microbiomas intestinales.
- Implicaciones para el equipo de atención médica: los médicos deben recomendar a los pacientes que minimicen la ingesta de azúcares y alimentos procesados, que se sabe que tienen un impacto inverso en el microbioma intestinal y están asociados con una mayor inflamación.
CME / ABIM MOC / CE Lanzamiento: 26/05/2023
Válido para crédito hasta: 26/05/2024
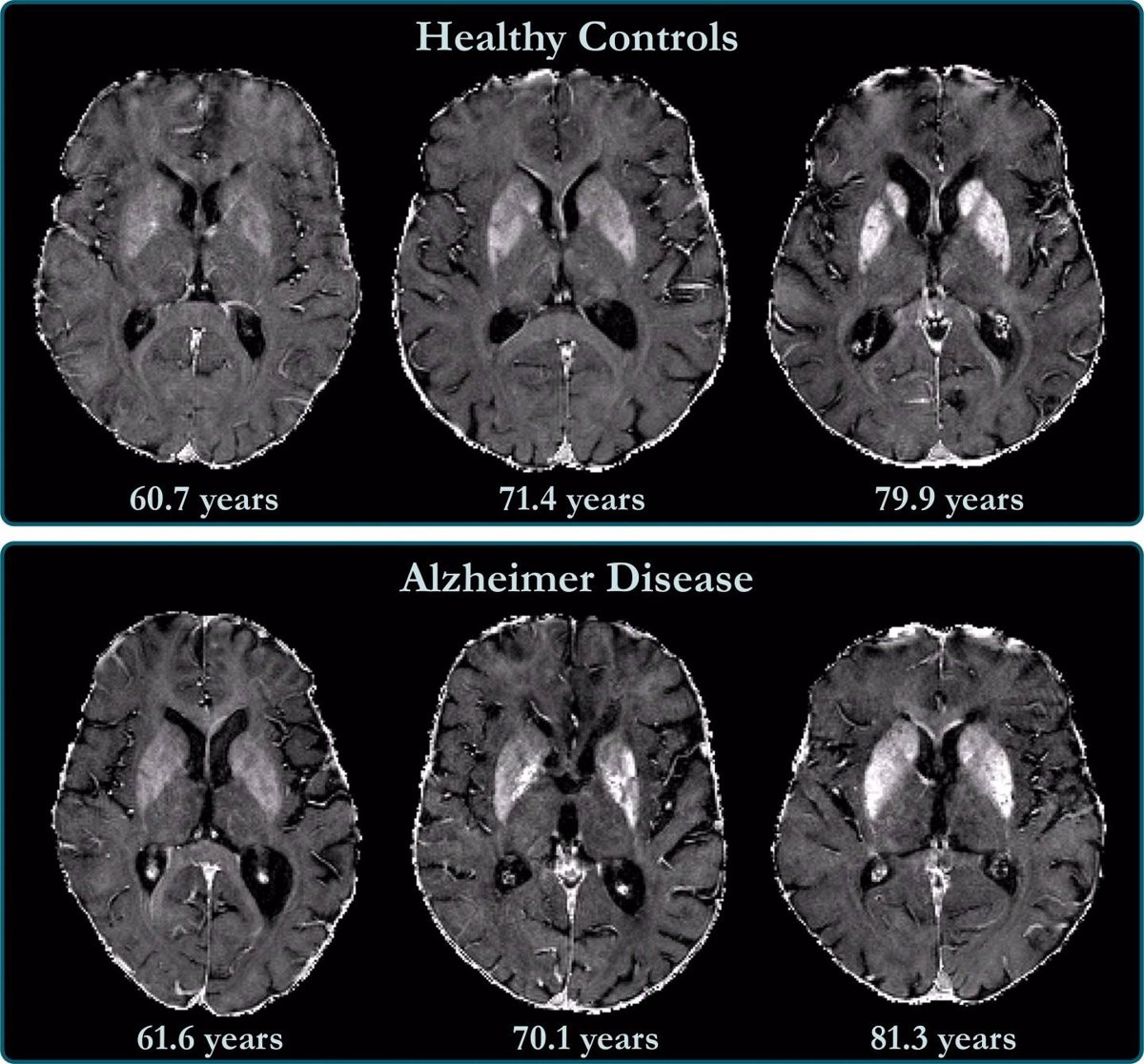
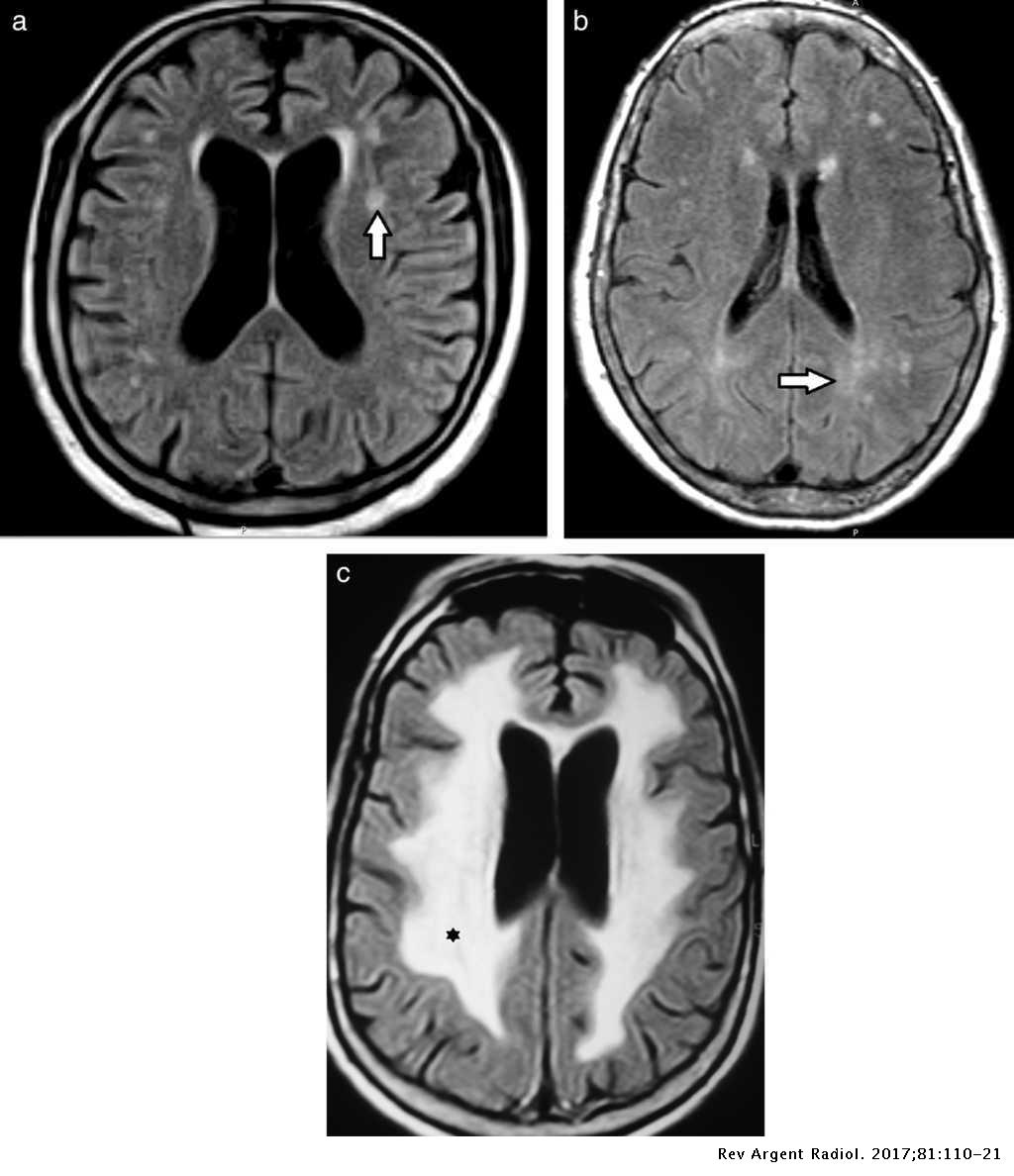



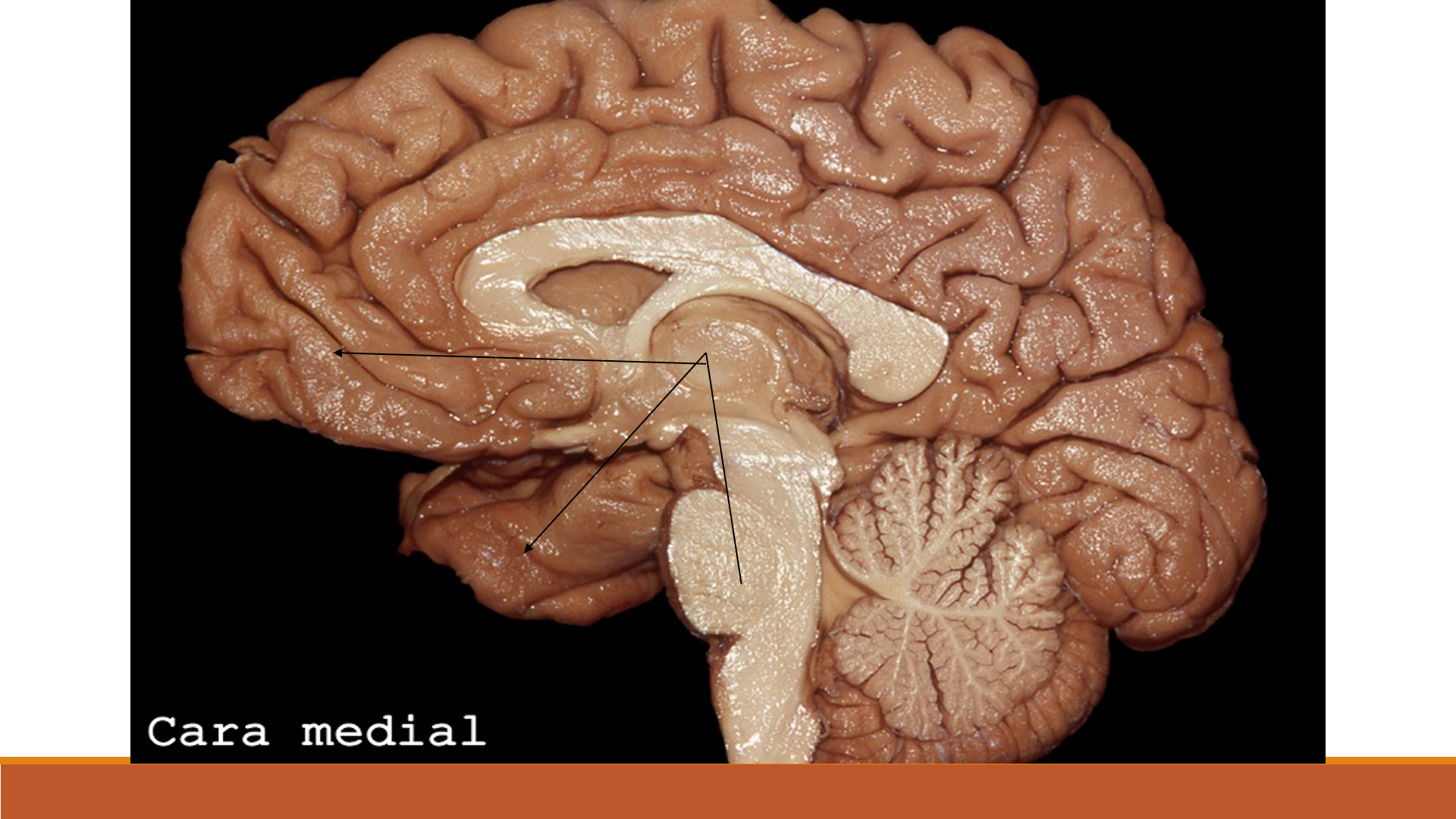 La condición de los seres vivientes más importante es la de lucha o huida y su persistencia conducen a la ansiedad en mayor o menor grado y es posiblemente la condición psíquica más frecuente y al mismo tiempo más difícil de combatir
La condición de los seres vivientes más importante es la de lucha o huida y su persistencia conducen a la ansiedad en mayor o menor grado y es posiblemente la condición psíquica más frecuente y al mismo tiempo más difícil de combatir Juan Antonio González Iglesias,catedrático de Filología de la Universidad de Salamanca
Juan Antonio González Iglesias,catedrático de Filología de la Universidad de Salamanca