ELIMINACIÓN DE DESECHOS TÓXICOS DEL CEREBRO

Durante muchos años admitimos que no existía sistema linfático en el cerebro y costaba trabajo entender cómo se limpiaban los detritus de esta viscera, como ocurre en el resto de nuestra biología. por fin alguien encuentra estos sistemas de evacuación de detritus y le llamò SISTEMA GLINFÁTICO , pero que en el fondo no es más que un sistema de limpieza de los detritus que toda nuestra biología cerebral produce.
El sistema nervioso también tiene sistema de limpieza tiene sistema linfático y lo llamaremos a partir de ahora sistema glimfatico 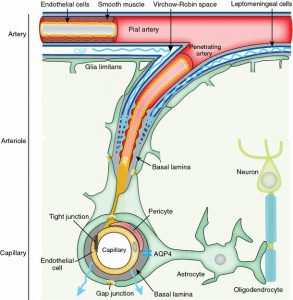
Una red linfática interactúa con los vasos sanguíneos para depurar los productos de desecho del encéfalo, un mecanismo que interviene en la cognición, el envejecimiento y trastornos como el alzhéimer.
Una red de vasos linfáticos actúa en tándem con el árbol vascular sanguíneo para regular el equilibrio hidroelectrolítico del organismo. Aunque el encéfalo no posee una red linfática propia, las membranas celulares que lo rodean, las meninges, sí la contienen. El sistema linfático meníngeo, descrito en 1787, se ha «redescubierto» en la presente década. Pero, ¿interviene este en las enfermedades cerebrales, igual que el sistema linfático general lo hace en las enfermedades sistémicas como el cáncer? En un artículo de Nature, Sandro Da Mesquita, de la Universidad de Virginia, y sus colaboradores revelan que los vasos linfáticos meníngeos contribuyen a mantener la actividad cognitiva y los niveles adecuados de proteínas en los líquidos encefálicos (un proceso denominado proteostasis). El hallazgo reviste gran interés para el envejecimiento normal y trastornos tales como la enfermedad de Alzheimer. 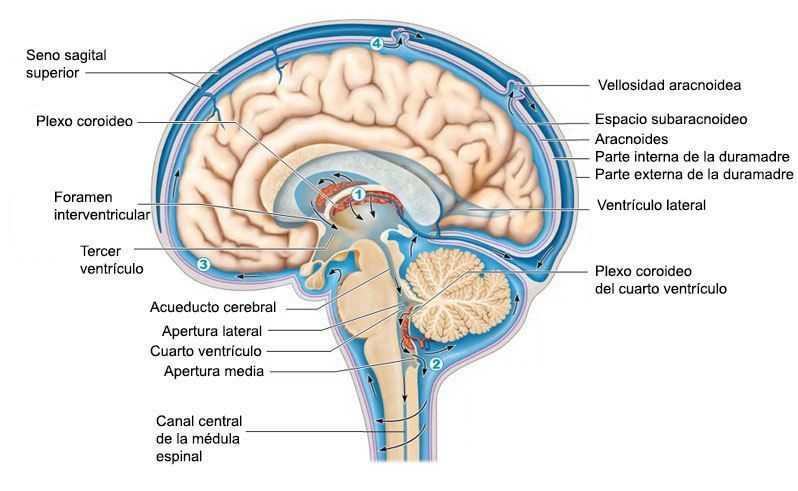
Los vasos linfáticos del organismo se encargan de eliminar de los tejidos el líquido intersticial, que contiene productos de desecho, como residuos celulares y moléculas tóxicas. El líquido intersticial forma la linfa, un líquido rico en proteínas que recorre el sistema linfático y retorna a la circulación sanguínea. En su camino, la linfa pasa por el filtro de los ganglios linfáticos, que desencadenan respuestas inmunitarias si detectan partículas extrañas.
El encéfalo no posee vasos linfáticos propios. En consecuencia, las proteínas y los desechos de su tejido principal (el parénquima) son transportados en el líquido intersticial al lado de las paredes de los vasos sanguíneos hasta alcanzar el líquido cefalorraquídeo (LCR), que circula por las meninges. Es bien sabido que las proteínas, los productos de desecho del metabolismo y otras moléculas presentes en estos líquidos pueden eliminarse del cerebro mediante su paso a través de las paredes de los vasos sanguíneos, cruzando así la barrera hematoencefálica, en un proceso denominado eliminación transvascular. No obstante, se desconocía si los vasos linfáticos meníngeos también participaban en la eliminación de desechos.
El equipo de Da Mesquita destruyó los vasos linfáticos meníngeos de ratones inyectando en la cisterna magna un producto que daña los vasos. Después administraron en ella un marcador fluorescente. En los ratones que carecían de vasos linfáticos meníngeos, el marcador no llegó a los ganglios linfáticos cervicales profundos, en los que drenan los vasos linfáticos meníngeos en condiciones normales. Del mismo modo, la inyección de marcadores en el parénquima cerebral puso de manifiesto una disminución del drenaje del líquido intersticial en los ganglios cervicales profundos. 
La acumulación de la proteína amiloide β (amarillo) se ha relacionado con una mala depuración de los residuos tóxicos del tejido nervioso (azul). [SELVANEGRA/ISTOCK]
Se pensaba que el sistema nervioso central no contaba con sistema linfático. Recientemente se ha demostrado la existencia de un auténtico sistema linfático cerebral, denominado sistema glinfático, constituido por los espacios paravasculares arteriales y venosos y linfáticos durales, encargado de limpiar el espacio intersticial cerebral. La proteína acuaporina-4, localizada en los pies astrocitarios opuestos a los espacios paravasculares, juega un papel crucial en la eliminación de moléculas de desecho, tales como la proteína beta-amiloide o la tau. El sistema glinfático se activa durante el sueño, sobre todo durante la fase de ondas lentas y si se duerme de lado, con el ejercicio físico y se deteriora con el envejecimiento. Aunque disponemos de datos preliminares, probablemente el sistema glinfático interviene de forma decisiva en la fisiopatología de enfermedades neurológicas tales como enfermedades neurodegenerativas, desmielinizantes, hidrocefalia a presión normal, ictus o determinadas cefaleas. La descripción de este sistema debería conllevar nuevas posibilidades de tratamiento para estas enfermedades.
Un gel que actúa como un ganglio linfático para combatir el cáncer
Científicos de Johns Hopkins Medicine (Estados Unidos) han creado un gel que actúa como un ganglio linfático que podría ayudar a luchar contra el cáncer ya que, tal y como han probado en ratones, activa y multiplica las células T del sistema inmunológico, las cuales combaten los tumores.
En los últimos años, una ola de descubrimientos ha avanzado nuevas técnicas para usar las células T, un tipo de glóbulo blanco, en el tratamiento del cáncer. Para tener éxito, las células deben estar preparadas o enseñadas para detectar y reaccionar ante las señales moleculares que salpican las superficies de las células cancerosas.
El trabajo de educar a las células T de esta manera suele ocurrir en los ganglios linfáticos, glándulas pequeñas con forma de frijol que se encuentran en todo el cuerpo que albergan las células T. Pero en pacientes con cáncer y trastornos del sistema inmunológico, ese proceso de aprendizaje es defectuoso o, simplemente, no sucede.
Para abordar estos defectos, la terapia de refuerzo de células T actual requiere que los médicos extraigan las células T de la sangre de un paciente con cáncer y las vuelvan a inyectar después de la ingeniería genética o activación de las células en un laboratorio para que reconozcan el cáncer.
Uno de estos tratamientos, llamado terapia CAR-T, es costoso y está disponible solo en centros especializados con laboratorios capaces de diseñar células T. Además, generalmente toma entre seis y ocho semanas cultivar las células T en los laboratorios y, una vez reintroducidas en el cuerpo, las células no duran mucho en el cuerpo del paciente, por lo que los efectos del tratamiento pueden durar poco tiempo.
El nuevo trabajo, publicado en la revista ‘Advanced Materials’, es una forma de diseñar de manera más eficiente células T. En concreto, para hacer que el ambiente de las células T diseñadas sea biológicamente más realista, los expertos probaron el uso de un polímero gelatinoso, o hidrogel, como plataforma para las células T. En el hidrogel, los científicos agregaron dos tipos de señales que estimulan y enseñan a las células T a concentrarse en objetivos extraños para destruirlos.
Las células T activadas en hidrogeles produjeron un 50 por ciento más de moléculas llamadas citoquinas, un marcador de activación, que las células T mantenidas en placas de cultivo de plástico. «Uno de los hallazgos sorprendentes fue que las células T prefieren un ambiente muy suave, similar a las interacciones con células individuales, en lugar de un tejido densamente empaquetado», han dicho los expertos.
De hecho, más del 80 por ciento de las células T en la superficie blanda se multiplicaron, en comparación con ninguna de las células T en el tipo de hidrogel más firme. Cuando el equipo de científicos colocó las células T en un hidrogel suave, descubrieron que las células T se multiplicaron de unas pocas células a unas 150.000, lo que se puede usar en la terapia contra el cáncer en un plazo de siete días. Por el contrario, cuando los científicos utilizaron otros métodos convencionales para estimular y expandir las células T, fueron capaces de cultivar solo 20.000 células en siete días.
En el siguiente grupo de experimentos, los científicos inyectaron las células T diseñadas en los hidrogeles blandos o en los platos de cultivo de plástico en ratones que padecían melanoma. Los tumores en ratones con células T cultivadas en hidrogeles permanecieron estables en tamaño, y algunos de los ratones sobrevivieron más de 40 días. Por el contrario, los tumores crecieron en la mayoría de los ratones inyectados con células T cultivadas en platos de plástico, y ninguno de estos ratones vivió más de 30 días.
«A medida que perfeccionemos el hidrogel y replicamos la característica esencial del entorno natural, incluidos los factores de crecimiento químicos que atraen a las células T que combaten el cáncer y otras señales, podremos diseñar ganglios linfáticos artificiales para la terapia basada en inmunología regenerativa», han zanjado los expertos.
Fundamentos
Melanie d. Sweeney
Berislav v. zlokovic
María Toriello, Vicente González-Quintanilla, Julio Pascual Servicio de neurología, hospital universitario marqués de Valdecilla, universidad de Cantabria e idival, Santander, España
Madrid, 22 (europa press)