“TEN FUEGO EN LAS ENTRAÑAS, LA FELICIDAD NO TE DEBE NADA”
Benjamín Ferencz,abogado jefe en el juicio de Nuremberg Un sabio de 102 años
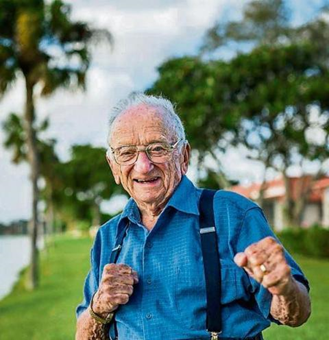
Nació y vivió en la miseria, pero a los 27 años fue el abogado jefe de la acusación contra los responsables del Holocausto nazi en el juicio de Nuremberg. Nunca abandonó a las víctimas, luchó por que fueran económicamente compensadas, y sus propiedades, devueltas a los supervivientes o a sus familias. Lleva viviendo un siglo y tiene la cabeza y el alma en más que perfecto funcionamiento. Combatió en la Segunda Guerra Mundial. “Sobreviví por pura suerte”, bromea. “Siempre puedes encontrar alguna ventaja en tus defectos, yo soy tan bajito que las balas me pasaban por encima”. A los 101 años escribió Hay cosas más importantes que salvar el mundo , que publica Plataforma. Su lucha es por la justicia y la erradicación de las guerras. “Todo es imposible hasta que se hace”.
Siempre me pregunto cómo es posible que Dios haya permitido que sucedan las cosas tan horribles que he presenciado, y nunca he obtenido respuesta.
Ha visto cosas terribles. Y también progresos como la Declaración de los Derechos Humanos o la creación de la Corte Penal Internacional.
En parte mérito suyo.
Era consciente de que en mi vida no la vería funcionar a la perfección, pero la conciencia de que podía ayudar a mejorar las cosas era suficiente.
Se crió en la miseria.
Nací en un cabaña de campesinos, sin agua, sin electricidad ni retrete. El antisemitismo crecía, y en cuanto pudimos nos embarcamos rumbo a América.
Nueva York, ciudad de oportunidades.
Vivíamos en la Cocina del Infierno, el barrio más violento. Mi padre era un zapatero con un solo ojo que por fortuna encontró trabajo de conserje. Siempre pasamos hambre.
Usted ha llegado a lo más alto.
Solo tenía dos opciones: estudiar o convertirme en un delincuente. Yo quería ser abogado, algo que desde mi posición era prácticamente imposible. Pero el infortunio es mejor maestro que el camino de rosas.
Dice que no le importa la gloria, ni el legado, ni el dinero, ¿qué le importa?
Hacer lo mejor que pueda en las circunstancias más difíciles. No abandonar nunca.
Fue soldado en la Segunda Guerra Mundial, ¿qué imagen guarda de esa época?
Visité alrededor de una decena de campos de concentración. En todos vi lo mismo: cuerpos por el suelo, unos muertos, otros heridos y suplicantes. Vi montones de piel y huesos apilados como si fueran leña. Personas arrastrándose por la basura como si fueran ratas.
…
Esqueletos vivos y desamparados con diarrea, tuberculosis, neumonía. Los que se tenían en pie quemaban vivos a los guardianes del campo. Aquello era el infierno.
¿Cómo lo soportó?
Me repetía: “Esto no es real, no es real, no es real”. Fingiendo que aquello formaba parte de alguna clase de espectáculo. Hay cosas que nuestro cerebro no es capaz de procesar. No se puede olvidar, pero se puede hacer mucho por cambiar las cosas.
¿Qué ha entendido de tanto horror?
La guerra puede convertir a cualquiera en un monstruo. Siendo fiscal en los juicios de Nuremberg pude ver que los inculpados por crímenes contra la humanidad habían actuado movidos por patriotismo, convencidos de que debían limpiar Alemania de judíos y razas que consideraban inferiores.
A los 27 años era usted el acusador jefe de 22 jerarcas nazis. Su primer caso.
Seleccioné a personas inteligentes e instruidas. Todos doctorados. Sabían lo que hacían: asesinar a más de un millón de personas, muchos eran niños. Ninguno pidió perdón.
¿Qué sentía usted?
Absoluta frialdad. De nuevo imaginaba que estaba en un escenario de Hollywood, era la única manera de ser útil y cambiar algo.
Todos podemos ser un monstruo.
Sí, la mayoría somos capaces de cometer atrocidades porque sentimos amenazada a nuestra familia, nuestra patria o nuestra religión. De hecho, hoy día se siguen cometiendo. La única salvación posible es la ley.
¿Cuál ha sido el mejor momento?
Cuando acabó la guerra la gente estaba muy contenta, pero no se puede hablar de verdadera alegría, por lo menos en mi caso, porque era consciente de que para ganar la guerra tuvimos que bombardear muchísimos pueblitos y ciudades francesas y matar a muchos inocentes, incluidos perros, gatos y pájaros.
¿Cuándo ha sido feliz?
Nunca. Pero cuando lloras por dentro, mejor ríe por fuera. De nada sirve ahogarte en tus propias lágrimas. Pero esos horrores fueron reales, están conmigo, y eso es lo que hace que siga trabajando a mis 102 años.
Es usted valioso y necesario.
El mundo está lleno de buena gente que hace buenas obras, hay que aferrarse a ello para fortalecerse. No sigas las tendencias, crea la tuya propia. Ten fuego en las entrañas. Y no olvides que la felicidad no te debe nada.
Ha conocido el amor, ¿qué es amar?
Tuve la suerte de enamorarme de una joven inmigrante pobre como yo. Estuvimos juntos 85 años sin una sola pelea. Geltrud falleció el año pasado. La echo mucho de menos.
No llore, por favor.
Superábamos las diferencias porque respetábamos las opiniones del otro. Ganarme su afecto ha sido mi victoria más importante. Su foto está en mi escritorio, sobre ella está escrito “para siempre”. La llevé en el bolsillo toda la guerra. El amor es para siempre.
¿Qué quiere transmitir?
Hay tres cosas importantes: no te rindas nunca, no te rindas nunca, no te rindas nunca. El fracaso es solo un estado de ánimo. Quiero decir a los jóvenes que hay que dejar atrás las guerras. Nadie debería querer morir por su país, sino vivir por él.
Esta maravilla de conducta seria ideal si pudiera ser copiable. .
Imaginase lector, cuanta gente que nace en estas mismas condiciones sociales, son capaces de elevarse y ser útil a los demás, y amarlos además y para ello pasar por defacer entuertos.
Estoy seguro que tiene razón cuando acude al topico de no te rindas nunca.
Pero primero esto hay que verlo y concienciarlo y que lo decidas desde una condiciones inospitas.
Porque lo lógico, lo usual, lo que suele ocurrir, son chicos desestructurados, que van por la vida arrastrando el alma socialmente y con la idea de que tienen razón. O ni siquiera esto, solo van por la vida.
Pero esto que es novelesco es excepcional, pero muchas de las personas que ha vivido la penuria y mas aun la guerra, esta dsestructurada y sometidas a patología psiquiátrica de por vida y pese a tanto métodos de conducta con “usted puede”, pues no pueden, creo que ni se les ocurre este intento.
De forma que esto es excepcional y por tanto no aplicable.
Esto es simplemente una forma llamativa de conducta.
Ahora que esto es voluntariable, y decidible, me cuesta tanto creerlo, que no lo creo.
Estos cerebros, como el de los malos, tienen un proceder diferente y no elegible. Algo los lleva al éxito social o al desastre.
No cabe duda que ciertos modelos de educación, fundados en el esfuerzo, en el orden social “del momento” y en el amor al grupo, son ideales, pero solo si germinan hacia el bien social.
No tienen nada que ver con aquellos disciplinados soldados alemanes, que creían hacer el bien, matando descuatizando y haciendo sufrir a los pobres Judíos. Y se consideraban un modelo genético y de raza.
Me gusta el modelo de que la aparición de la Idea en el hombre o todavía hominido y la posibilidad de ejecutar estas, para el bien social, contribuye a un mundo mejor .
Pero tengo también que explicarme porque cerebros similares y con los mismos entornos, fueron asociales y malos y malas personas. Y también tengo que explicarme, el caso de Benjamín Ferencz, que ante tanta adversidad amo a los demás. El sabia amar de , . conozco a gente que se comporto asocialmente y desde el principio y que las duras condiciones sociales, lo contribuyeron a hacerlos “fascinerosos”. Y cada vez que pasaba el tiempo, eran peores y las ciencias psiquiátricas en estos casos fallan en un terriblemente alto porcentaje.
Yo soy un discutidor nato, pero me fundo en mi experiencia de 65 años de medico. La reacción del paciente ante el dolor, es siempre mala, negativa, nadie se salva del bibomio , de dolor y desorden mental.
Pero a nivel de soportar “fuera” del dolor, otras molestias es tan heterogéneo, que no se puede hacer una regla.
“Ten fuego en las entrañas, la felicidad no te debe nada” y esto como se puede hacer.
Cual es el método y la inquietud que lo desencadena.
El cerebro actúa como puede, le han enseñado y esta capacitado, porque con este trinomio, tenemos toda la variedad de reacciones posibles.
Con la Pandemia de coronavirus, estamos viendo de todo.
Desde los sanitarios, que dan su vida por ayudar al enfermo, hasta los que comercian con falsas vacunas y pruebas de positividad del virus.
Y su cerebro es igual y la educación de lo mas heterogénea.
Es posible que el medio de vida sea el mas influyente, pero ojo con un determinado cerebro, al que no conocemos, y solo algunos lo manejan bien.
La cantidad de gente que esta afectada y los desordenes familiares y sociales que esta desencadenando el virus y los aislamientos a que estamos sometidos, es marcadamente alto. Pero en algunos otros lo llevan con soporte y elegancia.
Entonces de que cerebro hablamos.
Esto no es problema de cerebro, es algo mas, “el espíritu”
Hace falta que este cerebro evolucione, se perfeccione, como el de San Juan de las Cruz, donde la busqueda interior le de motivos de vida, que pasan sin duda por hacer el bien y entenderse con los demás.
IMA SANCHÍS 07/06/2021 00:42