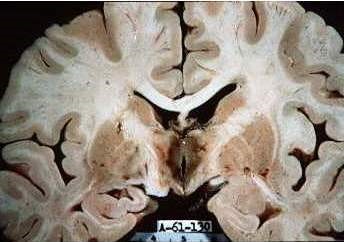
Enfermedad frecuente y previsible de origen metabólico causado por la deficiencia de la vitamina B1 tiamina, que es una coencima fundamental en el metabolismo de los hidratos de carbono. Se sabe que él déficit de vitamina B 1 produce una disminución generalizada en la utilización de la glucosa por el cerebro. Que se produce de preferencia en individuos alcohólicos y malnutridos. Es También se la asocia a enfermedades sistémicas como neoplasias fallo hepático, tuberculosis generalizada, o uremia, hemodiálisis crónica. SIDA y vómitos de diferentes causas.
Los alcohólicos tienen una deficiencia de tiamina por malnutrición y falta de aporte ya que la aportación de gastro intestinal es deficiente todo el organismo necesita cada día entre 0,3 y 1,5 de tiamina, que aumenta cuando aumentan los aportes de hidratos de carbono como en el caso de los alcohólicos y disminuye con la ingesta de grasas.
La encefalopatía de Wernicke y la psicosis de Korsakoff son, respectivamente, la fase aguda y la fase crónica de esta misma enfermedad.
El SWK tiene su origen en el déficit de vitamina B1, llamada tiamina. La tiamina desempeña un papel importante en el metabolismo de la glucosa para producir energía destinada al cerebro. La carencia de tiamina, por tanto, provoca un pobre suministro de energía al cerebro, en particular al hipotálamo (que regula la temperatura corporal, el crecimiento y el apetito, y que interviene en las respuestas emocionales; también controla las funciones hipofisarias, incluidos el metabolismo y la secreción de hormonas) y a los cuerpos mamilares (donde las vías neurales conectan distintas partes del cerebro que intervienen en las funciones de la memoria). Por lo general esta enfermedad se asocia al alcoholismo crónico, pero también puede asociarse a la desnutrición o a otros trastornos que provoquen deficiencias nutricionales.
El SWK tiene una prevalencia relativamente baja (entre 0,4 y 2,8% de las autopsias registradas). Sin embargo, es probable que no siempre se informen todos los casos de esta enfermedad y esté subdiagnosticada. Se estima que un 25% de los casos de SWK no son detectados cuando no se examina el cerebro con técnicas microscópicas. En otro estudio se encontró que sólo en un 20% de los casos se había diagnosticado clínicamente el SWK en forma correcta, en vida, en comparación con los resultados de las autopsias. Además, el SWK parece ser una enfermedad diferenciada que provoca demencia relacionada con el alcohol. Según investigaciones clínicas, entre un 22 y un 29% de los pacientes con demencia son bebedores consuetudinarios o alcohólicos, mientras que se ha visto que son dementes entre un 9 y un 23% de los alcohólicos ancianos sometidos a tratamiento contra el alcoholismo.
Se considera que entre 1,1 y 2,3 millones de ancianos estadounidenses enfrentan problemas con el alcohol. Los investigadores médicos aún se esfuerzan para definir con mayor claridad la asociación existente entre el consumo elevado de alcohol y los síntomas de demencia.
Los síntomas del SWK pueden ser permanentes o de larga duración, y deben diferenciarse de los efectos agudos del consumo de alcohol y de los períodos de abstinencia. Esta enfermedad se caracteriza por presentarse con confusión mental, amnesia (pérdida permanente de fragmentos de la memoria) y deterioro de la memoria reciente. Se considera que aproximadamente un 80% los pacientes con el SWK presentan trastornos crónicos de la memoria. Los enfermos con frecuencia muestran apatía y poca capacidad de atención, y algunos pueden presentar agitación. Además, el SWK tiende a deteriorar la capacidad del enfermo para incorporar información o aprender tareas nuevas. Se sabe que los enfermos del SWK son propensos a la «confabulación» (es decir, a inventar falsos recuerdos para compensar la pérdida de memoria). Otros síntomas que presentan incluyen la ataxia (debilidad en las extremidades o falta de coordinación muscular, marcha inestable), la lentitud para caminar, los movimientos oculares rápidos y temblorosos, y la parálisis de los músculos del ojo. También pueden afectarse las funciones motrices finas (por ejemplo, el movimiento de las manos y dedos), así como el sentido del olfato. En las fases avanzadas puede alcanzarse el estado de coma. Aunque es susceptible al tratamiento si se detecta precozmente, la tasa de mortalidad del SWK es relativamente elevada, entre un 10 y un 20%.
No siempre se detecta y se diagnostica el SWK. En la fase aguda, el examen físico puede mostrar alteraciones de la piel, así como coloración rojiza y engrosamiento de la lengua. Además deben realizarse análisis de sangre con recuentos celulares, control de electrolitos y pruebas de función hepática. Incluso en la fase crónica, las imágenes de resonancia magnética pueden mostrar atrofia de los cuerpos mamilares y otras alteraciones cerebrales. Las exploraciones con TAC han demostrado ventrículos dilatados y lesiones diencefálicas.
Es importante que en la historia clínica se incluya información sobre los hábitos actuales y pasados de consumo diario de alcohol. Debe consultarse a la familia, las amistades y las historias clínicas anteriores para obtener toda la información posible con respecto a los antecedentes de consumo alcohólico. Entre los criterios que se han propuesto para el diagnóstico de las demencias relacionadas con el alcohol (no sólo el SWK) se recomienda que el diagnóstico se realice al menos 60 días después de la última exposición al alcohol; el nivel de consumo alcohólico considerado como «significativo» es de aproximadamente 35 copas por semana para los hombres (28 para las mujeres) durante un mínimo de cinco años. Por lo general, la aparición de la demencia debe ocurrir en los tres años posteriores al período de consumo significativo de alcohol.
Las investigaciones médicas más recientes indican además que el marcador genético APOE4 permite predecir de manera significativa el déficit intelectual generalizado de los pacientes con el SWK. Las personas con genotipo ApoE podrían experimentar una cierta interacción con el consumo elevado de alcohol, lo que podría volverlas susceptibles al SWK. La posibilidad de predisposición hereditaria al SWK debe consultarse con un especialista en genética.
En los casos de sospecha de SWK no relacionado con el alcohol, el médico debe investigar la presencia de anorexia nerviosa, hiperémesis gravídica, desnutrición grave y otras enfermedades o procedimientos quirúrgicos que limiten la absorción intestinal de la tiamina.
Tratamiento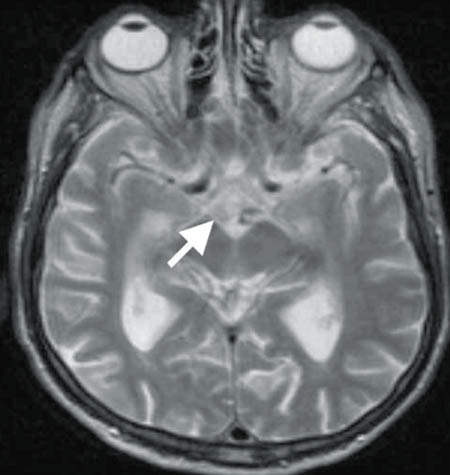 las imágenes de resonancia magnética pueden mostrar atrofia de los cuerpos mamilares y otras alteraciones cerebrales. Las exploraciones con TAC han demostrado ventrículos dilatados y lesiones diencefálicas.
las imágenes de resonancia magnética pueden mostrar atrofia de los cuerpos mamilares y otras alteraciones cerebrales. Las exploraciones con TAC han demostrado ventrículos dilatados y lesiones diencefálicas.
Si se detecta a tiempo, el SWK es una enfermedad que puede prevenirse y responder al tratamiento. El tratamiento consiste en la terapia sustitutiva de tiamina, a veces junto con otras vitaminas. La dosificación puede diferir entre distintos pacientes, y el médico debe vigilarla cuidadosamente. Si se interrumpe el consumo de alcohol y se administra adecuadamente el tratamiento, los pacientes en etapas iniciales del SWK pueden mostrar una recuperación importante y es posible que sean capaces de aprender tareas repetitivas sencillas.
Sin embargo, tal vez pase algún tiempo hasta que disminuya la confusión mental del paciente, e incluso la recuperación incompleta de la memoria puede tardar hasta un año. En las etapas más avanzadas, si el daño cerebral es irreversible, es posible que el enfermo mantenga problemas duraderos con respecto a la memoria y la marcha (por ejemplo, falta de coordinación muscular y entumecimiento o debilidad de las extremidades).
El cuidado de un familiar que padezca del SWK u otra demencia relacionada con el alcohol plantea numerosos problemas para el cuidador. Los síntomas duraderos de la demencia y de los demás trastornos neurológicos son problemáticos, incluso en las mejores circunstancias. Las conductas extrañas o inapropiadas del paciente pueden ser interpretadas por la familia como episodios de excesos alcohólicos, aún cuando el paciente haya dejado de consumir alcohol anteriormente.
Las personas con antecedentes de alcoholismo frecuentemente se han distanciado de sus familiares y seres queridos. Las relaciones conflictivas son frecuentes en las familias de los alcohólicos. Es posible que el cuidador se sienta molesto por tener que cuidar a un padre o cónyuge que haya abusado del alcohol durante toda la vida. Además, puede ser muy difícil convencer al enfermo de que abandone la bebida, pues la mayor parte de los pacientes con el SWK tienen una larga historia de alcoholismo. Converse con un médico o un profesional de la salud mental sobre las posibles estrategias para impedir que el ser querido continúe bebiendo. Es interesante observar que los pacientes con el SWK pueden mostrar una gran apatía y que en consecuencia no exijan el suministro de alcohol, aunque probablemente lo acepten si se les brinda.
Las familias deben solicitar la ayuda y el apoyo de los profesionales de la salud mental o de trabajadores sociales que cuenten con experiencia en el tratamiento del alcoholismo. Las reuniones familiares, o los grupos de apoyo, también pueden ser muy útiles para lograr que otros familiares se decidan a ayudar al paciente con el SWK. Los trabajadores sociales o consejeros familiares pueden ayudar a la familia a dilucidar los problemas y contribuir a que se le brinden adecuados servicios de apoyo. En los casos más graves, o cuando la familia no pueda cuidar al enfermo, puede gestionarse el ingreso en un establecimiento residencial. Las residencias de ancianos que prestan cuidados especiales a los pacientes dementes pueden ser muy convenientes para los pacientes con el SWK en estado de confusión.
La investigación revela que el alcoholismo suele ser un problema familiar. Mientras más integrantes de la familia sean alcohólicos, mayores serán las dificultades para cuidarlos. Algunos estudios muestran que las personas cuyos padres tienen una historia de alcoholismo pueden mostrar una susceptibilidad hereditaria al consumo adictivo del alcohol y a los problemas neurológicos relacionados con el mismo (neuropatías periféricas). Estos hallazgos indican que las personas procedentes de familias alcohólicas deben tomar adecuadas precauciones para evitar el consumo excesivo de alcohol, y reducir así el riesgo de padecer problemas de salud relacionados con el mismo.
Es importante garantizar que el paciente se abstenga de tomar alcohol y que mantenga una dieta equilibrada con un adecuado consumo de tiamina. Sin embargo, incluso si la persona deja de beber y se reabastece de tiamina, pueden mantenerse los síntomas de la enfermedad (por ejemplo, los comportamientos problemáticos, la agitación, la falta de coordinación y las dificultades en el aprendizaje). En los pacientes con el SWK que hayan abandonado el alcohol, estos síntomas son aquella parte de la enfermedad provocada por el daño irreversible del cerebro y el sistema nervioso.
Los familiares cuidadores deben tomar adecuadas precauciones para garantizar la seguridad del paciente y de los demás integrantes del hogar. No debe dejarse solo al paciente confundido o desorientado. Es necesaria la vigilancia para garantizar que el paciente no se marche del hogar y no deje encendido el fuego de la cocina ni abiertos los grifos de agua.
Debido a los problemas de la memoria reciente, el paciente en estado de confusión puede repetir la misma pregunta una y otra vez. Para enfrentar el problema de las frecuentes repeticiones hay que recurrir a técnicas de ensayo y error y a la combinación de estrategias. En primer lugar, muestre paciencia y respóndale al paciente con un tono tranquilo. El paciente en estado de confusión responderá a su estado de ánimo y posiblemente se frustre si su voz es demasiado alta o indica que usted se ha irritado. Además, ponga algunos recordatorios en distintos lugares de la casa para ayudar a que el paciente se sienta más seguro. Utilice etiquetas con palabras o dibujos para identificar las puertas y cajones. Escriba otros recordatorios (por ejemplo, la cena es a las 6:00 pm). Otra estrategia puede ser el distraer a la persona con otro tema o actividad (por ejemplo, salir a caminar un rato, intercambiar recuerdos sobre una antigua fotografía, etc.)
Si el paciente continúa presentando estados de agitación, debe consultar con un médico, un neurólogo o un psiquiatra sobre estos síntomas. Es posible que se le puedan administrar medicamentos para controlar las crisis de ansiedad.
Es igualmente importante y esencial que el cuidador reciba el apoyo de otras personas y pueda tomarse algún tiempo de descanso. Asegúrese de disponer de algún tiempo para atender a sus propias necesidades, como alimentarse bien, dormir lo suficiente y someterse a exámenes médicos periódicos. Es posible que deba recurrir periódicamente a un cuidador contratado, una amistad o un familiar para que le ayuden a tomarse un tiempo libre y aliviar el estrés que le produce la obligación permanente de cuidar al enfermo.
Alcohol Problems in Later Life, Vicki Schmall, Corrine Gobeli, & Ruth Stiehl, 1989, Oregon State University, 422 Kerr Administration Bldg., Corvallis, OR 97331, (541) 737-2513.
Alcohol-Induced Brain Damage, Research Monograph 22, 1993 (NIH Publication 93-3549), National Institute on Alcohol Abuse and Alcoholism, Willco Bldg., Ste. 409, 6000 Executive Blvd., Rockville, MD 20892-7003, (301) 443-3860.
Referencias
Carlen, P. L. y otros. (1994) Alcohol-related dementia in the institutionalized elderly. Alcoholism: Clinical and Experimental Research, 18(4):1330-1334.
Haugland, S. (1989) Alcoholism and other drug dependencies. Primary Care, June 1989. Citado en Alcohol Abuse Among Older People, American Association of Retired Persons (AARP) PF5179, 1994; Washington, DC.
Jacobson R.R. y Lishman W. A. (1990) Cortical and diencephalic lesions in Korsakoff’s syndrome: a clinical and CT scan study. Psychological Medicine, 20: 63-75.
Muramatsu, T. y otros. (1997) Apolipoprotein E e4 allele distribution in Wernicke-Korsakoff syndrome with or without global deficits. Journal of Neural Transmission, 104: 913-920.
Oslin, D. y otros. (1998) Alcohol related dementia: proposed clinical criteria. International Journal of Geriatric Psychiatry, 13: 203-212.
Parkin, A. J. (1991) Wernicke-Korsakoff syndrome of nonalcoholic origin. Brain and Cognition, 15: 69-82.
Schaefer, S. & Haley, J.A. (1996) Wernicke-Korsakoff syndrome. Journal of the American Academy of Nurse Practitioners, 6(9): 435-436.
Welch L.W. y otros. (1997) Fine motor speed deficits in alcoholic Korsakoff’s syndrome. Alcoholism: Clinical and Experimental Research, 21(1): 134-139.
Zubaran, C. Fernandes J.G. & Rodnight, R. (1997) Wernicke-Korsakoff syndrome. Post Graduate Medical Journal, 73(855): 27-31.
Pessione, F., Gerchstein, & Rueff, B. (1995) Parental history of alcoholism: A risk factor for alcohol-related peripheral neuropathies. Alcohol & Alcoholism, (306): 749-754.
Novitt-Moreno, A. D. (1995) How Your Brain Works. Ziff-Davis Press: Emeryville, CA.
Martin, P. R. & Nimmerrichter, A.A. (1993) Pharmacological treatment of alcohol-induced brain damage. In W.A Hunt & S.J. Nixon (eds.) Alcohol-induced brain damage. National Institute on Alcohol Abuse and Alcoholism (Research Monograph No. 22), Rockville, MD.