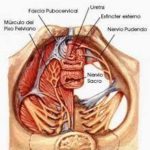
El nervio pudendo se encuentra en la región pélvica inerva los genitales externos de ambos sexos, así como también los esfínteres de la vejiga urinaria y el suelo de la pelvis
Anatomía [
Hace medio siglo que se ha relacionado el dolor del periné con la afectación del pudendo Los pacientes suelen referir dolor perineal, más frecuentemente unilateral, en el área de inervación del nervio pudendo, casi siempre en el área específica de alguna de sus 3 ramos terminales, que cubren el área perianal, vulvovaginal y clitoriana en la mujer, y perianal escroto-rafe medio y dorsal del pene en el varón.
.
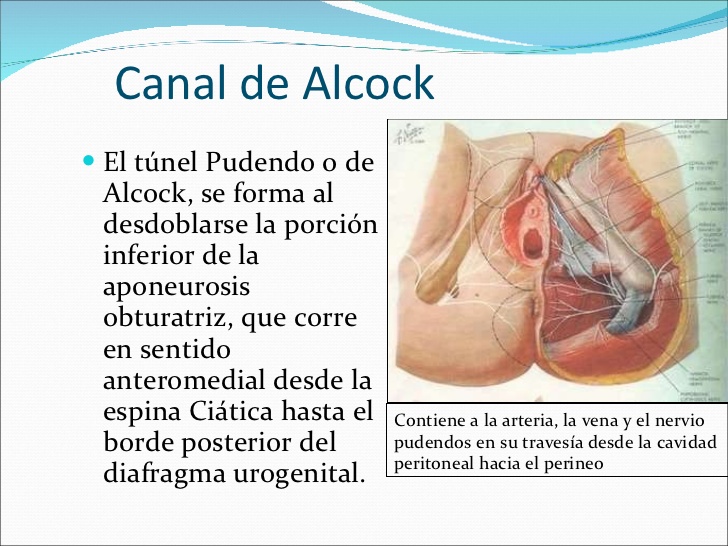
El nervio pudendo se forma en el plexo sacro por la fusión de ramas de S2, S3 y S4. Entra en la región glútea acompañado de la arteria pudenda interna y de la vena homónima por debajo del músculo piramidal, y sale de la pelvis por el agujero ciático mayor para volver a entrar tras rodear la espina isquiática cubierto por el ligamento sacrotuberoso, y ya en la región perineal, a través del agujero ciático menor, acceder al canal pudendo o de Alcock. El canal pudendo está formado por la prolongación lateral de la fascia del obturador interno y limitado medial y cranealmente por la fosa isquiorrectal y lateralmente por el obturador interno y el isquion. En el canal se encuentra el nervio rodeado de los vasos y tejido graso. En más del 50% de los casos forma un tronco único, pero puede presentarse como 2 ramos (36%), 3 e incluso 43.
A lo largo del canal el nervio, se divide en sus 3 ramos terminales: 1) nervio rectal inferior que inerva la región perianal, esfínter anal y elevador del ano; 2) nervio perineal que inerva la mayor parte del escroto o labios mayores y la mucosa de la uretra y labios menores, así como inervación motora de los músculos isquiocavernoso, bulboesponjoso, perineal transverso superficial y profundo, y el esfínter de la uretra, y 3) nervio dorsal del pene o del clítoris, que inerva el dorso del pene o del clítoris.
Patología
Un parto complicado puede comprimir el nervio pudendo de la parturienta causando una pérdida temporaria de la función, pero una lesión permanente es rara. El pinzamiento del nervio es extremadamente raro, pero puede ocurrir. Un tumor pélvico (especialmente un teratoma sacrococcigeo de gran tamaño), o una cirugía destinada a removerlo, pueden dañar permanentemente el nervio.
la prevalencia en Francia es de 1/6.000.
Etiología
La causa de la NP es incierta. El nervio pudendo puede estar comprimido o atrapado. Existen numerosas zonas potenciales de compresión del nervio: pinzamiento por los ligamentos posteriores de la pelvis (que comprenden los ligamentos sacrotuberosos y sacroespinosos), en el canal de Alcock (debido a la división de la aponeurosis del músculo obturador) y el proceso falciforme del ligamento sacrotuberoso. También existe la posibilidad de un atrapamiento proximal a nivel del canal subpiriforme y un atrapamiento distal del nervio dorsal del clítoris/pene a nivel del canal subpúbico. La NP también se puede producir por montar en bicicleta en exceso, tras el parto y por la formación de cicatrices como consecuencia de cirugía o radiación.
Diagnóstico de la neuralgia del pudendo
El diagnóstico se basa en tres elementos fundamentales:
Datos clínicos que corroboren el cuadro y diagnóstico diferencial con otras patologías del área.
Resonancia Magnética selectiva del suelo pélvico: Es un estudio fundamental y que no suele realizarse de forma habitual.
Requiere una gran implicación del radiólogo para realizar modos y cortes específicos para explorar el área.
Electromiograma del nervio pudendo. Es un estudio neurofisiológico que se realiza en muy pocos centros. Requiere aparataje y entrenamiento especiales. Permite detectar si efectivamente el nervio está dañado y la magnitud del mismo.
Métodos diagnósticos
Los criterios diagnósticos para la NP incluyen la presencia de dolor en la distribución del nervio pudendo que empeora al sentarse, sin afectación sensitiva objetiva, que no produce despertar nocturno y que se alivia con el bloqueo del nervio pudendo. La RMN permite clasificar la NP, basándose en el lugar de compresión: tipo I, en la escotadura ciática; tipo II, la espina isquiática y el ligamento sacrociático; tipo IIIa, el músculo obturador interno; tipo IIIb, el obturador interno y los músculos piriformes, y tipo V, las ramificaciones distales del nervio pudendo. Una imagen normal no excluye el diagnóstico de la NP.
Diagnóstico diferencial
El diagnóstico diferencial incluye la compresión por tumores de los nervios (neurofibroma, schwannoma), la compresión extrínseca (endometriosis, metástasis ósea), infecciones o afectación dermatológica local (uretritis crónica, liquen escleroso), otras neuropatías sacras (post-herpética), proctalgia transitoria, neuropatía perineal debido al estiramiento durante el parto, síndromes complejos de dolor regional, neuropatía perineal que afecta al nervio cluneal inferior, bursitis isquiática, síndrome piriforme y vulvodinia provocada.
La neurografía por resonancia magnética (RM) se está imponiendo como un cuarto pilar junto con el interrogatorio, la clínica y los estudios electrofisiológicos para el diagnóstico de las mononeuropatías y polineuropatías5, 6. La neurografía por RM confiere muchas ventajas sobre el histórico electromiograma, como estándar de referencia. El uso de cortes de alta resolución, en particular, en equipos 3T, permite visualizar al NP desde la emergencia de las raíces sacras, el recorrido por sus diferentes segmentos y delimitar, en ocasiones, los ramos distales. Además, brinda información acerca del sitio exacto de las lesiones, la posible causa de la neuropatía y, los cambios musculares posdenervación7-10.
El objetivo principal de esta revisión es describir las bases anatómicas, la clínica y causas de atrapamiento del nervio pudendo, con énfasis en el diagnóstico mediante neurografía por RM.
Protocolo de estudio de RM de alta resolución del nervio pudendo
El protocolo de neurografía por RM cuenta con secuencias ponderadas en T1, particularmente útiles para valorar el grosor, curso y continuidad del nervio, así como el plano graso perineural; las secuencias que ponderan T2, detectan cambios en la intensidad de señal, que en caso de tratarse de una mononeuropatía debe compararse con el nervio contralateral. Es conveniente realizar secuencias volumétricas, que superan a las convencionales en su resolución espacial. La inyección de medio de contraste se reserva para cuando hay sospecha de procesos inflamatorios o tumorales11.
La neurografía del NP se planifica desde el nivel de las vértebras lumbares 4-5 hasta la raíz del muslo.
Bases anatómicas con correlación con RM
Segmentos del nervio pudendo
El NP (Fig. 1), la mayor rama del plexo sacro, se origina de las raíces nerviosas ventrales de los nervios sacros tercero a quinto (S3 a S5), la mayoría de las veces solo de la raíz S3. Presenta tres segmentos: el primero, desde el origen y su recorrido por la región presacra. El segundo segmento recorre la región glútea, por debajo o entre las fibras del músculo coccígeo y piriforme, cruza la espina del isquión donde toma contacto con el ligamento sacroespinoso (LSE) y el sacrotuberoso (LST)12. En este nivel el NP presenta variaciones anatómicas, que van desde la presencia de uno, dos o incluso tres troncos13. El tercer segmento del NP, se ubica por debajo del músculo elevador del ano, a lo largo de la tuberosidad isquiática, en una vaina de la aponeurosis del músculo obturador interno que conforma el canal de Alcock o canal pudendo14.
El NP normal tiene un trayecto continuo, es de bordes regulares y presenta un neto plano de clivaje con el tejido graso perineural, desde su origen hasta la entrada en el canal de Alcock, en donde toma contacto directo con el músculo obturador interno; en este segmento, el NP evaluado en ponderación T1 no puede distinguirse del plano muscular y solo puede ser visualizado en ponderación T2, donde presenta una intensidad de señal mayor que la del músculo.
Ramos distales del nervio pudendo
El NP tiene 3 ramos terminales: nervio rectal inferior, nervio perineal y nervio dorsal del clítoris o pene13, 14.
Los tres ramos terminales del NP contienen fibras motoras, sensitivas y autonómicas en diferente proporción. El NP brinda inervación motora a los músculos esfínter externo del ano, elevador del ano, bulbocavernoso, isquiocavernoso, esfínter estriado de la uretra y perineales superficiales y profundos. Es el responsable de la inervación sensitiva de los tegumentos de la región perineal, pene, clítoris, escrotos, labios mayores y menores, membrana perineal, uretra y ano. Es el nervio social, controla la erección y los esfínteres voluntarios; también se le atribuye participación en la sensación durante el coito, en la masturbación y el deseo de orinar.
Manejo y tratamiento
El abordaje incluye el tratamiento del dolor neuropático (con gabapentina, pregabalina, duloxetina, amitriptilina), estimulación percutánea del nervio tibial posterior, fisioterapia, osteopatía y psicoterapia a corto plazo. El efecto de la infiltración anestésica en el nervio pudendo es limitado. En las formas refractarias, la descompresión transglútea del nervio pudendo ha resultado ser efectiva. En aquellos en los que la cirugía ha sido inefectiva, se puede proponer el uso de un neuroestimulador implantable a nivel del cono terminal.
Realizar bloqueos selectivos del nervio y de los músculos afectados con diversas sustancias según los casos: anestésicos, corticoides, toxina botulínica, hialuronidasa (para eliminar zonas de fibrosis). Se realizan con aparatos de neuroestimulación y si es preciso bajo control ecográfico. Los resultados con uno o dos tratamientos suelen ser muy buenos y permanentes.
Cuando existe un síndrome miofascial acompañante es importante completar el tratamiento con rehabilitación y fisioterapia del suelo pélvico.
En casos más rebeldes y especiales se puede recurrir a tratamientos con radiofrecuencia, cirugía para liberar el nervio o implante de sistemas de neuromodulación.