 GANGLIOS BASALES: ANATOMÍA Y FUNCIÓN
GANGLIOS BASALES: ANATOMÍA Y FUNCIÓN
Los ganglios basales son un conjunto de núcleos (grupos de neuronas) subcorticales en el cerebro que se localizan en las profundidades de la corteza cerebral.
Los ganglios basales se encargan de procesar información del movimiento y ajustar la actividad de los circuitos cerebrales que determinan la mejor respuesta posible en una situación dada (por ejemplo, usar las manos para atrapar una pelota o usar los pies para correr). Por lo tanto, juegan un papel importante en la planificación de las acciones que se requieren para lograr un objetivo particular, ejecución y el aprendizaje de nuevas acciones en situaciones novedosas.
Contenido
Función de los ganglios basales
Los ganglios basales junto con el cerebelo ejercen su influencia a través de sus conexiones a los centros motores. Ambos sistemas modulan y controlan la actividad motora que inicia la corteza cerebral consiguiendo una planificación, inicio, coordinación, guía y terminación apropiados de los movimientos voluntarios.
Procesan la información indirectamente, por lo que reciben información de la corteza y la devuelven a la corteza a través del tálamo. De esa forma, los ganglios basales modifican el tiempo y la cantidad de actividad que deja la corteza y viaja por la ruta piramidal, amplificando la actividad que conduce a un resultado positivo y suprimiendo la actividad que conduce a un resultado perjudicial en una situación particular.
Publicidad
Y FUNCIÓN
Su lesión produce dificultades en el inicio, ejecución y coordinación de las secuencias complejas de movimientos.
Anatomía y organización de los ganglios basales
Anatómicamente, los ganglios basales consisten en vías complementarias paralelas que procesan información motora, límbica, sensorial y asociativa.
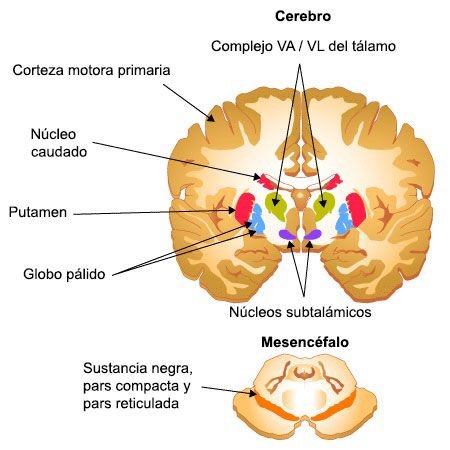
Los ganglios basales del circuito motor incluyen el núcleo caudado y el putamen (conocidos colectivamente como el cuerpo estriado dorsal), el núcleo subtalámico, el globo pálido externo e interno y la sustancia negra.
Los ganglios basales del circuito límbico, que procesa información sobre la motivación y la emoción, incluyen el núcleo accumbens (cuerpo estriado ventral), el pálido ventral y el tegmento ventral. La información sensorial y la información asociativa también se procesan a través de vías paralelas que involucran a estos núcleos, proporcionando información para ser integrada en un plan de acción por los ganglios basales.
Organización de aferencias y eferencias
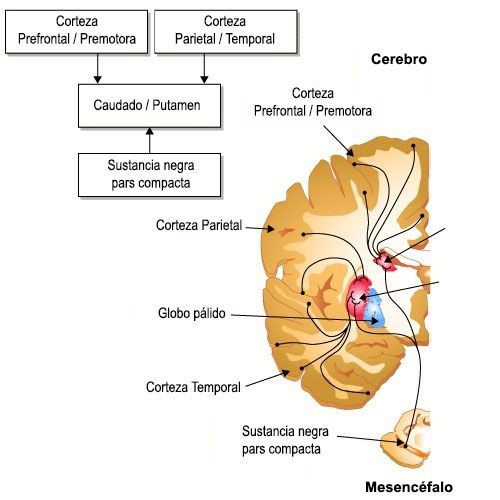
En el estriado (caudado y putamen) llegan proyecciones principalmente desde la corteza cerebral. Estas proyecciones son excitatorias (el neurotransmisor utilizado es el glutamato) y llegan sobre las neuronas espinosas intermedias del estriado (neuronas gabaérgicas).
Organización funcional de las aferencias de los ganglios basales.
Estas neuronas del estriado también reciben influencias dopaminérgicas desde la sustancia negra.
El 90% de las neuronas del estriado son gabaérgicas. Las neuronas gabaérgicas del estriado son la diana de las proyecciones corticales y las que constituyen el output del estriado.
Las neuronas espinosas intermedias del estriado proyectan al globo pálido y la sustancia negra.
Los globo pálido está dividido en dos porciones, la porción externa (GPE) y la interna (GPI). Las proyecciones a una u otra porción constituyen la vía directa o indirecta de los ganglios basales.
Vía directa: el estriado proyecta al GPI, que envía proyecciones directamente al tálamo (complejo VA / VL).
Vía indirecta: el estriado proyecta el GPE, que envía proyecciones al núcleo subtalámico. El núcleo subtalámico envía proyecciones a GPI, que lo hace el tálamo VA / VL.
Organización funcional de las eferencias desde los ganglios basales.
Como ya hemos comentado, el complejo talámico ventral anterior y ventral lateral (VA / VL) envía proyecciones hacia el área premotora y otras regiones de asociación del lóbulo frontal por delante de la corteza motora primaria. Así los ganglios basales influyen en la corteza motora primaria indirectamente, modulando la actividad en las áreas de asociación motoras.
Vía directa
Las neuronas del estriado son neuronas inhibitorias (GABA) transitoriamente activas (tienen poca o ninguna actividad espontánea). En cambio, las neuronas del GPI, que también son inhibitorias, se encuentran tónicamente activas y, por tanto, inhiben de manera continua las neuronas del tálamo.
¿Qué pasa cuando el estriado recibe aferencias desde el córtex?
La actividad cortical dispara las neuronas del estriado que, al ser gabaérgicas, inhiben la actividad del GPI. Al inhibir las neuronas del GPI, desaparece la inhibición tónica sobre el tálamo, permitiendo que las neuronas talámicas sean excitadas por otras aferencias (especialmente desde regiones corticales). Las neuronas del tálamo estimulan la generación de señales de nuevo hacia la corteza.
Cuando se activa la vía directa, el globo pálido deja de inhibir el tálamo, y permite que el tálamo y el córtex se activen.
Vía indirecta
Como ya hemos dicho, las neuronas del estriado son neuronas inhibitorias (GABA) transitoriamente activas. Por su parte, las neuronas del GPE son neuronas inhibitorias tònicament activas que proyectan al núcleo subtalámico y el inhiben. Las neuronas del núcleo subtalámico son excitatorias (utilizan glutamato) y proyectan el GPI, proporcionando excitación adicional a las neuronas tónicamente inhibitorias del GPI. Por tanto, el núcleo subtalámico puede aumentar la inhibición tónica que desde el GPI llega al tálamo.
El efecto de la actividad de la vía indirecta es el aumento de la influencia inhibitoria sobre el tálamo y, por tanto, sobre el córtex.
En general, pues, podemos decir que la activación de la vía directa desinhibe el tálamo (aumenta actividad talamocortical). Se relaciona con facilitación del movimiento.
Neuronas y circuitos de los ganglios basales.
Disfunción de los Ganglios Basales
La disfunción de los ganglios basales produce trastornos del movimiento y cambios en el comportamiento. En algunos casos, la degeneración específica de una población de neuronas es la causa subyacente de las enfermedades neurológicas. Por ejemplo, una pérdida de más del 60% de las neuronas de dopamina conduce a la enfermedad de Parkinson, mientras que la pérdida de un porcentaje menor de neuronas de proyección en el cuerpo estriado subyace a la patología de la enfermedad de Huntington. Aunque tanto las enfermedades de Parkinson como de Huntington se asocian con trastornos del movimiento, la primera generalmente se caracteriza por hipocinesia (movimiento anormalmente reducido) y la segunda por hipercinesia (movimiento anormalmente aumentado). En ambas enfermedades, los movimientos automáticos se ven más severamente afectados que los movimientos dirigidos a un objetivo (respondiendo a las señales).
La disfunción de los ganglios basales también puede acompañarse de un trastorno no motor. Por ejemplo, la función cognitiva (memoria y razonamiento) y la motivación se ven afectadas tanto en la enfermedad de Parkinson como en la de Huntington. Las alteraciones en la función de la dopamina también están implicadas en el trastorno por déficit de atención con hiperactividad (TDAH), la esquizofrenia, el síndrome de Tourette, el trastorno obsesivo compulsivo y después de una exposición prolongada a drogas y alcohol. En la afectación no motora, la causa de la disfunción es compleja y no depende únicamente de la pérdida de una población neuronal.
Referencias
Bradford, H.F. (1988). Fundamentos de neuroquímica. Barcelona: Labor.
Carlson, N.R. (1999). Fisiología de la conducta. Barcelona: Ariel Psicología.
Carpenter, M.B. (1994). Neuroanatomía. Fundamentos. Buenos Aires: Editorial Panamericana.
Delgado, J.M.; Ferrús, A.; Mora, F.; Rubia, F.J. (eds) (1998). Manual de Neurociencia. Madrid: Síntesis.
Guyton, A.C. (1994) Anatomía y fisiología del sistema nervioso. Neurociencia básica. Madrid: Editorial Médica Panamericana.
Kandel, E.R.; Shwartz, J.H. i Jessell, T.M. (eds) (1997) Neurociencia y Conducta. Madrid: Prentice Hall.
Martin, J.H. (1998) Neuroanatomía. Madrid: Prentice Hall.
Netter, F.M. (1987) Sistema Nervioso, Anatomía y Fisiología. A Colección Ciba de Ilustraciones Médicas (volum 1) Barcelona: Salvat.
Nolte, J. (1994) El cerebro humano: introducción a la anatomía funcional. Madrid: Mosby-Doyma.
Sergio Muñoz Collado
 CORONAVIRUS Y KAWASAKI
CORONAVIRUS Y KAWASAKI
 Toda una vida intentando aprender el sistema nervioso autónomo y los resultados son similares a los que obtengo aprendiendo inglés o tocando la guitarra . Más bien malos
Toda una vida intentando aprender el sistema nervioso autónomo y los resultados son similares a los que obtengo aprendiendo inglés o tocando la guitarra . Más bien malos lexo pulmonar
lexo pulmonar COVID-19
COVID-19  >YOGA Y DEPRESIÓN
>YOGA Y DEPRESIÓN